Le pansements est un ensemble d’actes assurant le traitement des plaies, La technique varie selon le but.
Buts Des Pansements

- Prévenir l’infection par une désinfection
- Protéger la peau de la macération et de l’action irritante des sécrétions
- Protéger les plaies des traumatismes
- Apprécier l’efficacité du traitement local en terme de cicatrisation
- Aider à la cicatrisation
- Assurer le confort de malade
- Assurer une compression en cas d’hémorragie
Pansement simple sec
Les pansement simples sec sont employer surtout pour les plaies opératoire aseptique, il se caractériser par l’utilisation de compresses non imprégnée ,maintenues par un sparadrap et qui recouvre une plaie simple ; préalablement nettoyer a l’aide d’une compresse stérile imbibé d’un produit antiseptique
b: Indication
Plaies propres en voie de cicatrisation
Après une opération
c: Préparation :
Le lieu :
Il sera choisi en tenant compte de l’état du malade, de l’importance du pansement :
Dans la salle de pansement ou d’opération ;
Au lit du malade : le pansement se fait après le ménage de la chambre, les fenêtres et la porte fermées.
Le matériel :
Il est disposé sur un chariot à pansement :
L’étage supérieur comporte :
- Le matériel stérile :
- Boîtes de compresses, pansements américains, champs ;
- Boîtes d’instruments, individuelles ou collectives, contenant :
- Pince à disséquer, pince de Kocher, pince de Terrier ou de Péan, ciseaux, pince à agrafes, stylet ;
- Boîtes de plateaux ou deux plateaux stériles posés l’un sur l’autre ;
- Boîtes de gants ;
- La pince à servir : pince longuette plongeant dans un liquide antiseptique contenu dans une éprouvette ;
- Les flacons verseurs d’antiseptiques : alcool, dakin, éther… ;
- L’étage moyen comporte :
- Le matériel de contention :
- Sparadrap, bandes, bandage,
- Coton cardé, épingles ;
- Le
matériel de protection :
- Alèze de toile ou de papier à usage unique ;
- Les produits médicamenteux nécessaires : pommade, poudres, etc.
L’étage inférieur comporte :
- Le matériel septique :
- Haricot,
- Poubelle collective ou individuelle.
- Pour L’infirmière :
- Les mains sont soigneusement savonnées et brossées.
- Les bagues et bracelets seront enlevés.
- Le vernis à ongles peut emprisonner les microbes.
- Pour Le malade :
- Il est prévenu de l’heure du pansement (éviter l’heure des repas),
- Il est installé en position confortable :
- Prévoir des supports pour poser un pied, une main et éviter la fatigue ;
- Protéger le lit par une alèze.
- Recouvrir le malade d’une alèze propre lors d’un pansement abdominal (respecter la pudeur du malade).
- Les pansements aseptiques doivent toujours être faits avant les pansements septiques pour éviter toute contamination.
Technique d’un pansement simple sec
Ablation du pansement précédent :
- Après avoir installé le malade, enlever le bandage ou le sparadrap, sans toucher aux compresses ;
- Aseptiser les mains à l’alcool ;
- Mettre des gants stériles, si besoin est. Dans ce cas, il faut se faire servir ;
- Ouvrir la boîte d’instruments et saisir avec la pince longuette :
- Une pince de Kocher, une pince à disséquer ;
- Enlever avec les pinces les compresses du pansement :
- Si elles sont collées, les imbiber avec du sérum physiologique, de l’eau oxygénée ou du cétavlon ;
- Agir avec douceur pour ne pas arracher l’épiderme en voie de cicatrisation ;
- Les compresses sales sont déposées dans le haricot ou la poubelle ;
Examen de la plaie :
L’examen de la plaie permet de juger de son évolution et détermine la conduite à tenir :
Plaie suturée aseptique :
- Vérifier l’état de la cicatrisation :
- L’existence d’un suintement ;
- L’apparition d’un hématome, d’une infection.
Plaie drainée :
- Contrôler l’écoulement :
- Aspect ;
- Quantité ;
- Odeur ;
- L’état du drain.
Nettoyage de la plaie :
- Prendre dans le tambour une compresse à l’aide de la pince longuette ;
- En faire un tampon en la pliant en 4, en se servant de la pince de Kocher et de la pince à disséquer ;
- Durant ce temps, il faut éviter les fautes d’asepsie :
- Ne pas passer les mains et les bras au-dessus d’une boîte stérile ouverte ;
- Ne pas toucher à l’intérieur des couvercles. Les poser sur le chariot en les retournant ;
- Ne pas toucher l’extrémité des pinces avec un objet non stérile (chariot, doigts, etc.) ;
- Si on se sert d’un plateau, déposer quelques compresses dans le fond. Pour poser les pinces, placer la partie tenue par la main sur le bord du plateau, l’extrémité reposant sur une compresse ;
- Verser un antiseptique (éther, cétavlon, ou dakin) sur le tampon au-dessus du haricot ou du 2ème plateau :
- Le flacon verseur ne doit pas toucher le tampon ;
- Le tampon ne doit pas toucher le haricot, objet septique.
- Nettoyer le pourtour de la plaie :
- Changer de tampon autant de fois que cela est nécessaire ;
- Enlever les traces de sparadrap avec l’éther.
- Changer de tampon et nettoyer la plaie.
- Passer un antiseptique, alcool…,
- Poser une compresse, maintenue par un sparadrap.
Plaie avec drain de Redon :
- La plaie est traitée comme une plaie simple ;
- Le changement de bocal doit être fait, de façon aseptique, dès que le vide n’existe plus (index parallèle) :
- Préparer le vide dans un nouveau bocal stérile ;
- Clamper le drain avec une pince de Péan ;
- Le désolidariser du bocal et désinfecter l’extrémité à l’aide d’une compresse imbibée d’alcool iodé ;
- Brancher sur le nouveau flacon ; enlever les pinces ;
- Le liquide aspiré est examiné :
- La quantité qui doit diminuer progressivement : elle sera notée sur la feuille de bilan (feuille de température, dossier..) ;
- L’aspect : très hémorragique au début, le liquide s’éclaircit peu à peu ;
- L’ablation du drain de Redon se fait vers le 3ème, 4ème jour, lorsque l’écoulement est minime :
- Couper le fil qui fixe le drain à la paroi ;
- Tirer sur le drain à l’aide d’une pince de Péan ;
- Faire un pansement aseptique au niveau de l’orifice (comme pour une plaie simple).
Plaie suturée :
Les agrafes :
Elles sont retirées vers le 6ème ou le 8ème jour. Dans certains cas, il est bon d’en tirer 1 sur 2, le 4ème ou le 6ème jour :
- La pince de Michel pour enlever les agrafes a un bec creusé d’une rainure dans laquelle s’enfonce une sorte de couteau arrondi ;
- Introduire le bec de la pince entre la peau et l’agrafe ;
- Sous l’influence du couteau, l’agrafe s’aplatit, le crochet se dégage.
- Après l’ablation des agrafes :
- Nettoyer la plaie avec de l’éther ou du cétavlon ;
- Appliquer le produit prescrit (pommade…) ;
- Poser une épaisseur de compresses et la maintenir par un sparadrap.
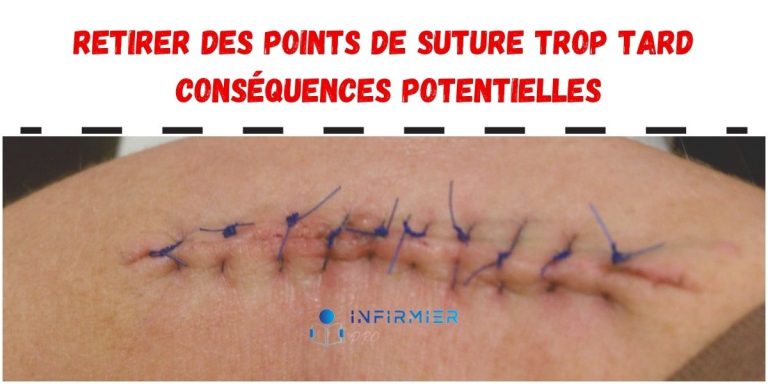
Les fils :
- Les fils superficiels sont enlevés vers le 8ème ou 10ème jour, suivant les interventions.
- Fils totaux, prenant en un seul bloc le plan cutané et le plan musculaire, sont retirés vers le 14ème ou le 18ème jour.
- L’ablation des fils se fait à l’aide d’une paire de ciseaux :
- Aseptiser avec un antiseptique (alcool, bétadine…) les points de suture avant leur ablation, afin d’éviter toute infection ;
- Saisir le nœud avec la pince de Kocher et dégager le fil à sa base ;
- Couper un seul des liens du fil, au ras de la peau ;
- Tirer sur le fil avec la pince, tout en appuyant sur la plaie avec le plat des ciseaux ;
- Vérifier que le nœud est suivi d’une boucle ;
- Après l’ablation des fils :
- Nettoyer la plaie avec l’éther ou cétavlon ;
- Poser une compresse maintenue par un sparadrap.
Contention du pansement :
- Le maintien du pansement sur la partie du corps où il a été posé, peut être fait à l’aide de :
- Sparadrap ;
- Gaines à mailles élastiques ;
- Bandes, écharpes ;
- Bandage de corps.
Attention !
Utiliser toujours le même antiseptique pour chaque réfection de pansement afin d’éviter les interaction médicamenteuse.
Lorsqu’il y a plusieurs pansements, commencer par le pansement le plus propre et poursuivre par le ou les plaies contaminée ou infectée.
Pour la désinfection aller toujours d’une zone nettoyer donc propre vers une zone moins propre.

Pansements humides

Le pansements humides consistent a appliquer de la chaleur humide, chaude ou froide locale. Ils peuvent être additionnés d antiseptique (alcool) ou d’antibiotique.
Pansement humide chaude
Il est utilisé surtout au stade de l inflammation.
La chaleur provoque une vasodilatation, la peau devient chaude et rosée, la dilatation des vaisseaux sous cutanés amène une augmentation de la circulation sanguine au niveau de la peau.
Objectifs d’un Pansement humide chaude :
- Diminuer la douleur
- Diminuer la congestion
- Réduire le gonflement
- Elever la température du corps
- Diminuer l apport de sang dans les autres régions
Buts et indications d’un Pansement humide chaude :
1. Anti-infection :
- Lymphangites réticulaires et tronculaires
- Infection locale non collectée (abcès, panaris, furoncle) Anti-inflammatoire
- Résorption d un hématome, d une infiltration des tissus par un sérum passé en dehors de la veine
2. Sédatif
- Douleurs musculaires, péri_ articulaires
- Conditions requises
- Renouveler le pansement aussitôt qu il commencer a sécher
- Matériel
- Une cupule flambée
- Eau bouillie plumasseau ou pansement américain
- Bandes, coton cardé
- Un ammonium quaternaire
- Thermomètre a solution stérile
Technique d’un Pansement humide chaude :
- Vérifier la prescription médicale.
- Expliquer au malade le déroulement de soins, sa durée, et s’assurer de sa coopération.
- Se laver les mains avec un savon doux.
- Placer une protection sous la région à traiter afin d’éviter de mouiller le lit.
- Flamber une cupule et y mettre de l’eau stérile ou bouillie très chaude.
- Y tremper compresses et coton hydrophile stérile après avoir calculer la grandeur nécessaire.
- A l’aide de deux pinces stériles essorer les compresses et les poser sur la région atteinte, en ayant soin de ne pas brûler le malade .
- Essorer ensuite le coton cardé en le faisant déborder largement pour éviter que le malade soit mouillé.
- Fixer le tout par une bande ou bandage du corps.
Le pansement humide chaud est appliquée lorsque la région est bien nettoyée avec l’ammonium quaternaire et séchée.
Lorsqu’il s’agit de pansement important, on peut la préparer avec des compresses et du coton qu’on met à bouillir dans une casserole en l’entourant d’un linge ou d’une serviette dont les deux extrémités restent en dehors du récipient .
Le pansement humide chaude peut être remplacée par le pansement à l’antiphlogistine.
Pansements humide chaud alcoolisé :
- Flamber unecupule dans laquelle on met de l’eau bouillie très chaude
- Y tremper compresses et coton comme indiqué ci-dessus, essorer les compresses en les tordant au moyen de deux pinces
- Verser un peu d’alcool dessus et vérifier que le pansement, ne soit pas trop brûlant avant de l’appliquer au malade
- Terminer comme pour le pansement non alcoolisé
Pansement humide froid :
Objectifs d’un Pansement humide froid
- Par son action, le froid provoque une vasoconstriction, la peau devient pâle et froid ; le froid est donc :
- Décongestif
- Analgésique
- Sédatif
Indications d’un Pansement humide froid :
- Œdème d’origine traumatique (luxation)
- Hémorragie
Conditions requises :
- Le médecin prescrit habituellement, la température à respecter pour l’application du froid :
- Frais (26°à33°)
- Froid18°à26°)
- Très froid (12°à18°)
- Glacé (au dessous de 12°)
- On renouvelle les pansements aussitôt qu’ils commencent à sécher, en principe toutes les 3 ou 4 heures
Technique d’un Pansement humide froid :
- Comme le pansement humide chaud, le pansement humide froid peut être alcoolisé ou non :
- Essorer les compresses et le coton dans l’eau froid (chambrée glacée)
- Les appliquer sur la région malade atteinte
- Terminer comme pour tous les autres pansements
- Entretenir et ranger le matériel
Pansements gras
Le pansement gras (à la biogaz ou tulle gras est très utilisée dans le traitement des brûlures, les escarres ou à la suite d’une greffe épidermique….)
Objectif d’un Pansement gars:
- Cicatrisation
- Antiseptique
- Antiphlogestique
- Isolement
Pour un pansement simple, sec puis appliquer (la pommade ; Biogaz , ou …. Gaz selon les prescriptionsrequises) :
Matériels d’un pansements gras :
- Chariot a pansement complet
- Gaz ou biogaz ou pommade
- Une paire de ciseaux stérile
Technique d’un pansement gras :
Procéder comme pour pansement simple, au début puis a l’aide d’une pince stérile , la pince intermédiaire ou une autre selon les moyens disponibles soulever le papier interposé entre les deux feuilles de talle gaz et couper avec des ciseau stérile la quantité de talle gaz nécessaire au pansement
Appliquer le morceau découpé sur la plaie, recouvrir et terminer le soin comme pour les autres pansements.
Incident accidents complication des pansements gras :
- Formation d’humidité sous le pansement et macération de la peau avec l’utilisation d’un adhésif imperméable ne laissant pas passer l’air
- Infection de la plaie
- Saignement voire hémorragie
- Irritation, réaction allergique liée à l’application de médicament toxique
- Brûlure lors de l’application d’un pansement alcoolisé chaud.
- Refroidissement, diminution de sensibilité de tissu, marbures de la peau
- Lors de l’application d’un pansement alcoolisé froid.
Education du patient :
- Informer le patient sur le déroulement du soins, le dire que le procédé utilisé est indolore on va créer un incompfort passager s’il y a lieu.
- Apprendre au patient avant la sortie la manière d’ôter le pansement, de faire les soins de la plaie, et lui enseigner une technique de lavage des mains.
- Apprendre au patient à évaluer lui-même l’état de cicatrisation de la plaie, à reconnaître des signes d’infection et à signaler tout changement au médecin :
- Changement de couleur de la plaie.
- Manifestation ou sensation de chaleur locale.
- Apparition d’un écoulement.
- Inciter le patient à boire et à manger en lui expliquant que cela favorise une bonne cicatrisation.
Elément de surveillance des pansements
- Aspect extérieur des compresses ou du matériel de pansement lors de l’ablation :
- Absence ou présence d’un écoulement.
- Couleur
- Odeur.
- Aspect de la plaie et de son environnement :
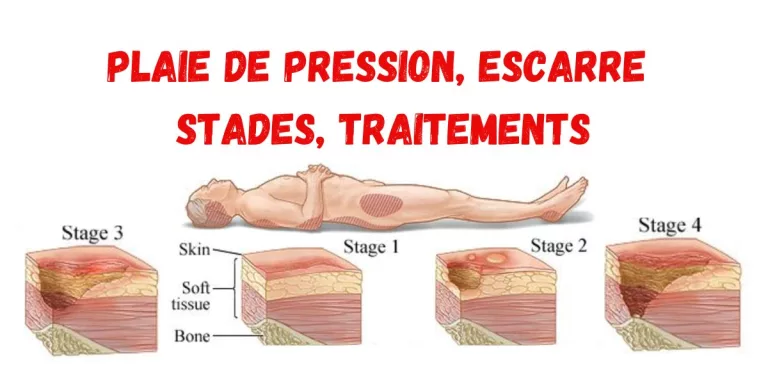
- Coloration de tissu (rouge, jaune, noir)
- Présence d’un saignement
- Une plaie noire indique un tissu nécrotique adhérant un tissu sous-jacent
- Plaie jaune correspond à un tissu nécrotique humide avec présence d’un exsudat.
- Une plaie rouge est une plaie proche de l’épidémisation.
- Douleur à la palpation ou douleur spontanée
- Etat de cicatrisation : nécrose, bourgeonnement
- Production de sécrétion : quantité et aspect