Pneumothorax spontané est la présence d’air dans l’espace pleural normalement virtuel. Il est dit spontané en l’absence de facteur causal iatrogénique ou traumatique. Le pneumothorax spontané peut être secondaire à une atteinte pulmonaire préexistante ou primitif (absence de lésions radiographiques et cliniques décelables).
Pneumothorax Spontané: Diagnostic
1) Diagnostic positif :
1.1) clinique :
- Signes fonctionnels :
- Douleur thoracique, augmentée par la toux et les mouvements, intense, en coup de poignard.
- Dyspnée, variable : dyspnée majeure en cas de pneumothorax important ou polypnée superficielle.
- Toux quinteuse sèche, irritative.
- Parfois tableau discret.
- Signes généraux : Patient pâle, couvert de sueurs, polypnéique, tachycarde cyanosé
- Singes physiques : Syndrome d’épanchement gazeux:
- ↓ Ampliation thoracique du côté atteint.
- Abolition des vibrations vocales à la palpation.
- Hypersonorité à la percussion = tympanisme.
- Abolition du murmure vésiculaire à l’auscultation.
1.2) Paraclinique :
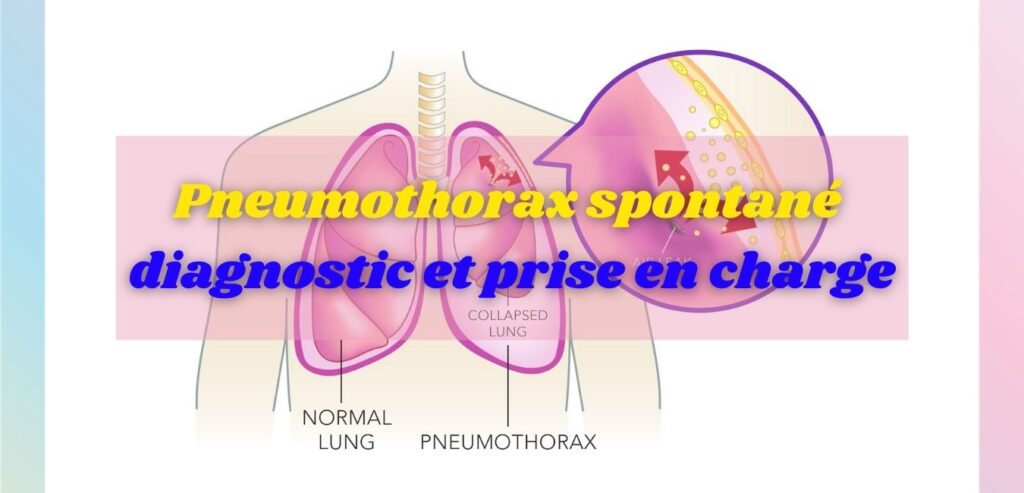
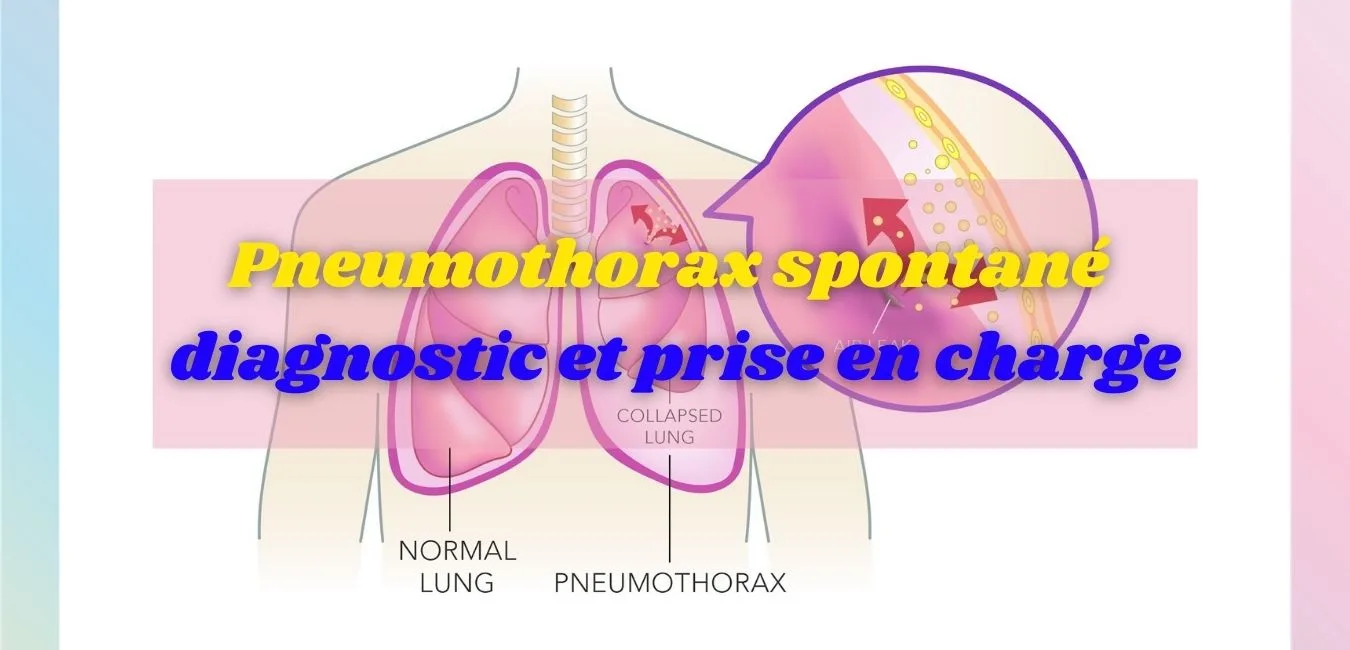
- Radiographie thoracique en inspiration +++confirme le diagnostic en montrant une hyperclarté périphérique, sans trame vasculaire, limitée par un liseré fin (plèvre viscérale).
- PNO partiel : décollement (sommet-apex) < 3 cm − PNO complet : décollement (sommet-apex) > 3 cm ou décollement sur toute la hauteur du thorax > 2 cm.
- TDM: rarement, pneumothorax partiel ou recherche étiologique.
2) Diagnostic de gravité D’un Pneumothorax:
2.1) Signes cliniques de gravité :
- Une IRA, parfois dyspnée avec asphyxique, cyanose, polypnée et impossibilité de parler ; hémithorax distendu ; des signes de mauvaise tolérance hémodynamique : signes d’insuffisance ventriculaire droite ou tachycardie > 120/min, hypotension artérielle doit faire évoquer un pneumothorax compressif.
- Une tachycardie associée à une pâleur doit faire évoquer un hémopneumothorax, lié à une rupture d’une bride.
2.2) Signes radiologiques de gravité :
- Signes de compression : rétraction du parenchyme pulmonaire en moignon autour du hile + refoulement controlatéral du médiastin + aplatissement de la coupole diaphragmatique ipsilatérale.
- Bride pleurale.
- Niveau hydroaérique (hémopneumothorax).
- Pneumothorax bilatéral.
- Anomalie du parenchyme sous-jacent.
3) Pneumothorax Spontané: Diagnostic différentiel
- Clinique: étiologies d’une douleur thoracique aiguë et d’une dyspnée aigue (OAP, crise d’asthme, IDM..).
- Radiologique : Kyste aérien, bulle, syndrome de Mac-léod, Hernie…
4) Diagnostic étiologique d’un Pneumothorax Spontané :
- Pneumothorax spontané primitif ou idiopathique
- Le plus fréquent, en rapport avec la rupture d’une bulle sous-pleurale ou « bleb » – poumon apparemment sain.
- Il se produit le plus souvent au repos chez un sujet masculin, jeune, fumeur.
- Evolution le plus souvent bénigne ; La récidive est fréquente.
- Pneumothorax spontané secondaire : en rapport avec 1 lésion parenchymateuse (emphysème) ou viscérale sous jacente.
- Infections : tuberculose, pyopneumothorax, kyste hydatique, pneumocystose…
- La BPCO ou bronchopneumopathie chronique obstructive en cas de lésions emphysémateuses associées, Asthme, Mucoviscidose.
- Pneumopathies infiltratives diffuses (Histiocytose X, Sarcoïdose, Fibrose pulmonaire et lymphangiomyomatose).
- Endométriose pleurale (hémopneumothorax ou pneumothorax récidivant cataménial isolé).
- Rupture d’un cancer bronchique sous-pleural.
Prise en charge D’un Pneumothorax Spontané :
1. Buts :
- Assurer la réexpansion pulmonaire et amener le poumon à paroi et corriger les conséquences ventilatoires.
- Traiter la cause et prévenir les récidives.
2. Moyens :
- Abstention thérapeutique avec repos au lit et simple surveillance.
- Moyens médicaux :
- oxygénothérapie.
- solutés de remplissage.
- antalgiques : pas d’aspirine ! paracétamol ou paracétamol codéiné, antitussifs.
- Exsufflation : simple à l’aiguille (2e EIC ant), ou au pleurocathéter avec aspiration douce.
- Le drainage pleural : permet le retour durable et progressif du poumon à la paroi.
- Désinfection large de la peau et anesthésie locale.
- Incision de 5 à 10mm : Région axillaire 5e ou 6e EIC ou Paroi ant 2e EIC.
- Introduction du drain par un trocard en rasant le bord supérieure de la côte inférieure de l’EIC choisi.
- Raccorder le drain à la peau.
- Relier le drain à un système d’aspiration ou le placer dans un bocal d’eau en siphonage.
- Contrôle clinique et radiologique.
- Chirurgie : « pleurodèse » Consiste à provoquer des zones d’adhérences parenchymateuses en créant une réaction inflammatoire entre la plèvre viscérale et la plèvre pariétale. Peut se pratiquer par thoracoscopie. Différents procédés:
- Abrasion ou avivement de la plèvre pariétale.
- Pleurectomie.
- Talcage.
- Simple irritation de la plèvre par l’alcool iodé à 10°.
- Moyens thérapeutiques à visée étiologique
3. Indications :
- Pneumothorax compliqué avec gêne respiratoire : gestes urgents.
- Oxygénothérapie nasale 6-8L/min au masque à haute concentration.
- VVP avec remplissage massif en présence de signes de déglobulisation (hémopneumothorax).
- Pneumothorax compressif.
- Le pneumothorax bilatéral : le drainage doit être entrepris d’abord du côté le moins décollé.
- Pneumothorax minime sans signes de gravité
- Abstention thérapeutique avec surveillance clinique et radiologique, Repos strict.
- Antitussifs et antalgiques si nécessité.
- Pneumothorax moyen ou complet sur poumon sain : l’évacuation de l’air est indiquée par :
- Exsufflation avec aspiration en cas de premier épisode spontané jusqu’à un volume de 30% en vérifiant l’arrêt du bullage et le retour à la paroi par une radio de contrôle.
- Le drainage s’impose en cas d’échec de l’exsufflation ou de volume plus important, ou en présence de signes de gravité radiologiques. (en 1ère intention pour certains auteurs).
- Place de la chirurgie : « la symphyse pleurale ou pleurodèse »
- PSP récidivant.
- Antécédents de PSP controlatéral.
- Bullage prolongé > 8 jours après drainage.
- PSP bilatéral.
- PSP compressif clinique ou radiologique.
- Hémopneumothorax.
- Dystrophie bulleuse majeure de l’apex.
- Contrainte professionnelle.
- Lésion causale nécessitant une chirurgie.
- Pneumothorax spontané secondaire : il impose un drainage d’une durée plus importante.